最新の脊椎内視鏡治療「UBE」について
整形外科医長 松川啓太朗
当院では、腰椎椎間板ヘルニアや腰部脊柱管狭窄症といった一般的な腰椎疾患から、腰椎すべり症・感染性脊椎炎、更には脊椎側弯症といった最難関の腰椎疾患まで幅広く治療しております。患者さん一人一人の病態を解明し、個々の患者さんの希望・活動レベルも考慮して、薬物治療から開始します。そして治療に難航した場合・神経の障害が強い場合には、より根治的な治療として神経の通り道の環境を改善させる手術治療を行っています。
腰椎疾患に対する手術治療は有用で長期的にも安定していますが、その一方で、患者さんには負担がかかってしまいます。背部の皮膚を切開し、治療のターゲットである脊柱管(=神経の通り道)に至りますが、通常の手術では皮膚切開が大きくなるとともに、脊椎後方の筋肉や靭帯組織の一部を犠牲にせざるを得ないのが現状です。結果として、術後の腰痛の遺残や腰部の凝り、可動域制限の一因となることが報告されています。そのため、「いかに患者さんへの手術侵襲を減らしつつ、同時に安全に手術を完遂するか」ということは、我々、脊椎外科医にとって重要な課題となっております。
脊椎内視鏡手術は、1998年に本邦に導入され四半世紀が経過し進歩を遂げています。内視鏡手術では、筋肉の隙間から先端にカメラのついた専用の内視鏡を挿入し、神経周囲を詳細に観察します。そして、神経の圧迫の原因となったものを慎重に取り除き、神経の環境を改善します。当初は、腰椎椎間板ヘルニアを対象としたMED(microendoscopic disceectomy)システムが普及しましたが、徐々に腰部脊柱管狭窄症治療も治療対象となりました。さらには、より小さな皮膚切開で行うFESS(full-endoscopic spine surgery)手技まで進化しつつあります。近年では、5-8mmの小切開を2箇所 (= bi-portal) に設ける、UBE(Unilateral Biportal Endoscopy)手技がアジアを中心に行われ、世界各国へ拡まっています(図1)。当院でも2023年4月から導入を開始しており、患者の皆様からとても高い満足度を頂いています。
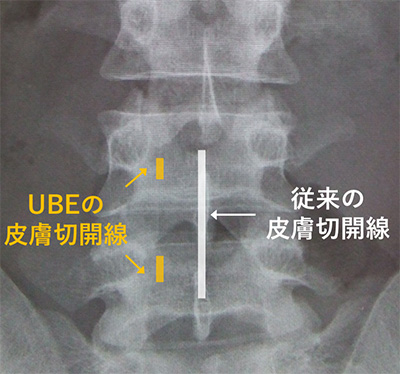
図1:従来手術とUBE手術の違い
従来手術が約4-5cmの皮膚切開で手術を行うのに対して、UBE手術では5-8mmの皮膚切開を2箇所設けて手術を行います。
UBEは片側の小切開(portal)からは内視鏡を、もう片側の小切開(portal)からは手術機器を挿入し(図2)、水で還流しながら良好な視野を保ち、手術を進行します(図3)。従来の内視鏡手術と異なるUBE手術の利点は、2箇所のportalがあることにより、鏡視用の軸と作業用の軸が分離しており、手術手技の操作性・自由度が極めて高く、手術治療の汎用性が拡がることです(図4)。
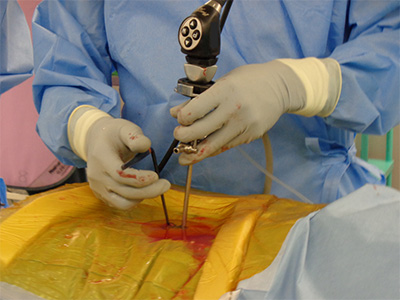
図2:2箇所のportalを用いて手術を進行
頭側のportalからはUBE用の脊椎内視鏡を挿入し、尾側のportalからは手術の進行に必要な機器を挿入します。

図3:腰椎椎間板ヘルニアの術中画像
ヘルニアにより圧迫を受けた腰椎神経根が充血している所見が鮮明に確認できます。
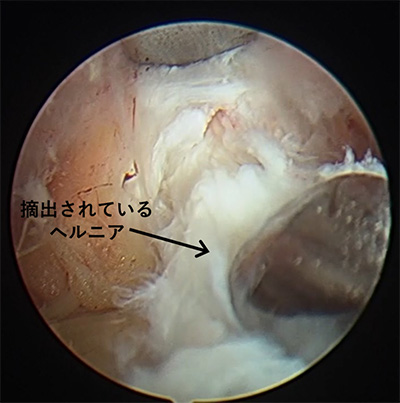
図4:摘出中の腰椎椎間板ヘルニア
安全に神経をよけながら、神経を圧迫しているヘルニアを摘出しています。
その他のUBEの利点として、
① 脊椎後方の筋肉等の支持組織の温存
身体への負担が少なく、術後の疼痛が少ないことにより早期退院、早期社会復帰が可能となります(図5左)。大きな病気がなければ、ご高齢の患者さんにとっても治療選択肢の一つとなります。
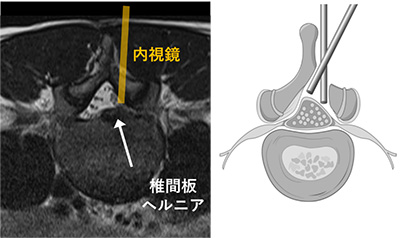
図5:最小限の筋肉の処理で神経を観察可能
内視鏡の先端にカメラがついているために、脊椎後方の筋肉の損傷を最大限に回避しつつ神経周囲の処置をすることができます(左図)。このことは術後の疼痛軽減のために極めて重要です。また、神経の屋根にあたる椎弓という骨をなるべく多く残しつつ、脊柱管周囲を末広がりに処置して、神経の環境を改善できるのも利点です(右図)。
② 小切開で手術可能
患者さんにとって侵襲が少なくなり、また傷跡が小さい方が美容的で満足度は高いです(図6)。

図6:術後1.5週の創部
正中から左側に各々5mm・8mmの創部跡(白破線)があります。抜糸は不要で、術後早期に退院し、退院後の外来受診時に創部を確認しています。
③ 神経に近接して手術を進行可能
顕微鏡手術と異なり、視点が脊柱管に近接しており、さらには先端が斜めになったカメラである斜視鏡を使用することによって、末広がりの術野を獲得できます。従来であれば、「見たいものを見るため」に広範に筋肉や骨といった後方支持組織を処理する必要がありましたが、内視鏡を用いることによりそれらを温存しつつ手術を進行することが可能となります(図5右)。また、必要に応じ最大限に神経に近接して手術操作することも可能であり、詳細に神経を観察しながら、より安全に手術を進行できます。また水を流しながら手術を行うために、神経周囲の出血もコントロールされ、鮮明な視野を確保できるのも利点です。患者さんにとって低侵襲性でありなが、安全性を担保しているのは大きな魅力です。
④ 創部感染のリスクが低い
通常の手術では約1%の頻度で術後に創部の細菌感染が起こります。患者さんの免疫が低下している場合に生じやすいですが、皮膚のバリア機能の低下や術中に創部に少数の細菌が入り込むことが原因と考えられています。一方で、UBE手術では、皮膚の切開が小さいこと、また水を流しながら手術を行うために、創部感染のリスクが大きく低減します。
一方で課題としては、
① 手術手技に習熟を要する
小切開で手術を進行するために、視野の制限を受け、当然、限られたスペースでの手術操作となります。手術の難易度が上がり、術者には高い集中力と技術的なスキルが要されます。
② 病態による適応注意例の存在
手術操作の制限を受けてしまうため、高度の変形症例や神経周囲の癒着が予想される症例などでは特に注意が必要となります。術前検査の結果、内視鏡治療で困難が予想される症例や、また、術中の判断によっては、顕微鏡手術への切り替えが余儀なくされることもあります。
UBE手術は手術侵襲の低減・患者さんの早期社会復帰の点でとても魅力的な手術です。ただし、手術において一番大切なことは安全であることは忘れてはいけません。すべての症例が、内視鏡治療の適応になるわけではありませんので、ご自身の病態が内視鏡で治療可能かどうかについては主治医の先生とよくご相談ください。